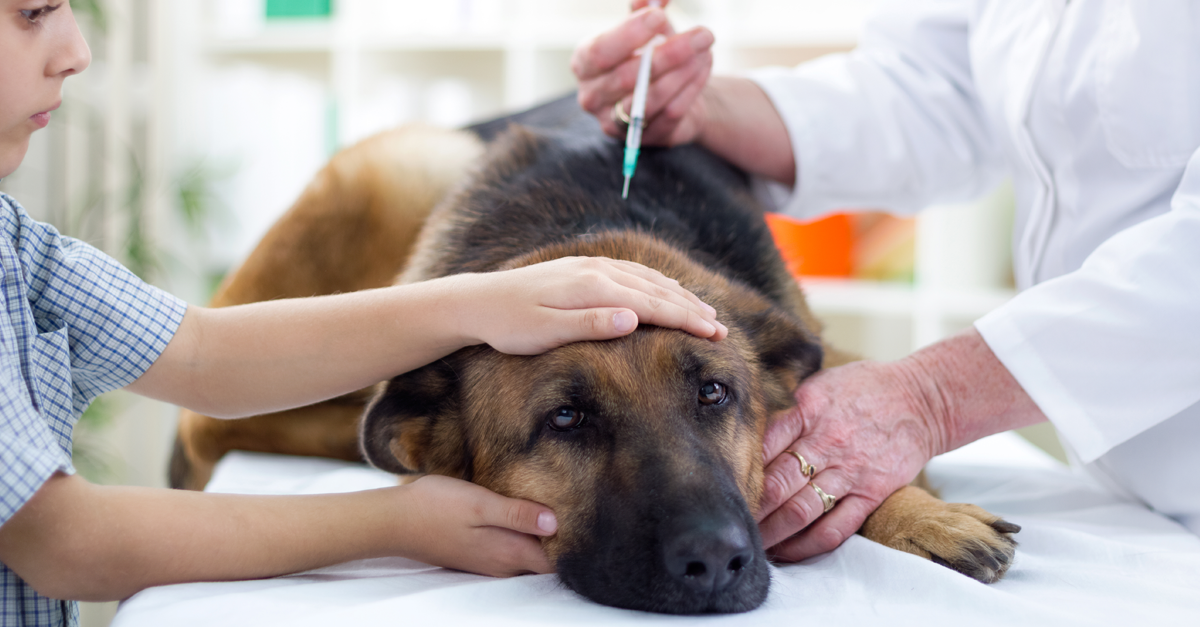
โรคพิษสุนัขบ้าเป็นโรคอันตรายร้ายแรง ทำให้ผู้ป่วยเสียชีวิตทุกราย
1. สำหรับผู้ป่วยที่มีอาการที่สงสัยว่าเป็นโรคพิษสุนัขบ้า แพทย์จะรับตัวไว้ในโรงพยาบาล ทำการตรวจวินิจฉัยและให้การรักษาตามอาการ (เช่น ยานอนหลับ ยาแก้ชัก) ให้การรักษาแบบประคับประคอง (เช่น ใช้เครื่องช่วยหายใจในรายที่หยุดหายใจ ให้น้ำเกลือและปรับดุลอิเล็กโทรไลต์) และติดตามดูอาการอย่างใกล้ชิด
ผลการรักษา ผู้ป่วยจะมีอาการทรุดลงจนเสียชีวิตภายในเวลาไม่กี่วัน
2. การรักษาผู้ที่สัมผัสโรคพิษสุนัขบ้า
เมื่อพบผู้ป่วยที่ถูกสัตว์ที่เป็นหรือสงสัยว่าเป็นโรคพิษสุนัขบ้ากัด ข่วน หรือเลีย ควรให้การดูแลรักษา ดังนี้
2.1. ให้การรักษาบาดแผล ถ้าผู้ป่วยยังไม่ได้ฟอกล้างบาดแผล หรือไม่มั่นใจว่าได้รับการปฐมพยาบาลมาอย่างดีแล้ว ให้ทำการฟอกล้างบาดแผลด้วยน้ำสะอาดกับสบู่หลาย ๆ ครั้งนานอย่างน้อย 15 นาที ล้างทุกแผล และล้างให้ลึกถึงก้นแผล เช็ดแผลให้แห้ง แล้วใส่ยาฆ่าเชื้อ (เช่น โพวิโดนไอโอดีน) ปิดแผลด้วยผ้าก๊อซ ไม่ควรเย็บแผล เพราะอาจทำให้เกิดการติดเชื้ออักเสบเป็นหนองได้ (ถ้าจำเป็นต้องเย็บแผล ควรทำแผลให้ดีสักระยะหนึ่งก่อน ค่อยเย็บปิดในภายหลัง) ให้ยาปฏิชีวนะ (เช่น อะม็อกซีซิลลิน, โคอะม็อกซิคลาฟ) และพิจารณาฉีดยาป้องกันบาดทะยักตามข้อบ่งชี้ทางการแพทย์ (ดู “บาดทะยัก” เพิ่มเติม)
2.2. พิจารณาความเสี่ยงต่อการติดเชื้อโรคพิษสุนัขบ้าและให้ยาป้องกันโรคพิษสุนัขบ้า ดังนี้
- ความเสี่ยงระดับที่ 1 การสัมผัสที่ไม่ติดโรค คือสัมผัสถูกสัตว์ โดยที่ผิวหนังของผู้สัมผัสเป็นปกติ ไม่มีบาดแผล ไม่ต้องฉีดวัคซีนป้องกันโรคพิษสุนัขบ้า
- ความเสี่ยงระดับที่ 2 การสัมผัสที่มีโอกาสติดโรค คือสัตว์งับเป็นรอยช้ำ ข่วนเป็นรอยถลอก หรือสัตว์เลียผิวหนังตรงบริเวณที่มีบาดแผล แพทย์จะฉีดวัคซีนป้องกันโรคพิษสุนัขบ้า*
- ความเสี่ยงระดับที่ 3 การสัมผัสที่มีโอกาสติดโรคสูง คือสัตว์กัดหรือข่วนเป็นแผลมีเลือดออกชัดเจน เยื่อบุ (ตา ปาก หรือจมูก) ถูกปนเปื้อนด้วยน้ำลายของสัตว์ที่เป็นโรค (เช่น ถูกสัตว์เลียปาก) หรือการถูกค้างคาวกัดหรือข่วน แพทย์จะฉีดวัคซีนป้องกันโรคพิษสุนัขบ้า และอิมมูโนโกลบูลิน**
2.3. สำหรับความเสี่ยงระดับที่ 2 หรือ 3 แพทย์มีแนวทางในการฉีดยา (วัคซีนหรือวัคซีนร่วมกับอิมมูโนโกลบูลิน) ป้องกัน ดังนี้
(1) ถ้าเป็นสัตว์ป่า ค้างคาว หนู สัตว์ที่หนีหาย หรือสัตว์ที่ตายและนำสมองไปตรวจพบเชื้อพิษสุนัขบ้า ให้ฉีดยาป้องกันแก่ผู้สัมผัสโรคตามระดับของความเสี่ยง
(2) ถ้าเป็นสุนัขหรือแมวที่มีอาการของโรคพิษสุนัขบ้า ให้ฉีดยาป้องกันแก่ผู้สัมผัสโรคตามระดับของความเสี่ยง และส่งหัวสัตว์ตรวจ
(3) ถ้าสุนัขหรือแมวเป็นปกติดี ควรซักประวัติต่อไปนี้ (1) การเลี้ยงสัตว์อยู่ในรั้วรอบขอบชิดและมีโอกาสสัมผัสโรคพิษสุนัขบ้าจากสัตว์อื่นน้อย (2) สัตว์เลี้ยงได้รับวัคซีนป้องกันโรคพิษสุนัขบ้าสม่ำเสมออย่างน้อย 2 ครั้ง และครั้งสุดท้ายไม่เกิน 1 ปี (3) การกัดหรือข่วนเกิดจากมีเหตุโน้มนำ เช่น แหย่สัตว์ รังแกสัตว์ เหยียบถูกสัตว์ เข้าใกล้สัตว์ที่หวงอาหารหรือมีลูกอ่อน เป็นต้น
ถ้าครบทั้ง 3 ข้อ ให้เฝ้าดูอาการของสัตว์ 10 วัน ถ้าครบ 10 วัน สัตว์ยังเป็นปกติดี ก็ไม่จำเป็นต้องฉีดยาป้องกัน แต่ถ้าสัตว์มีอาการผิดปกติ ให้ฉีดยาป้องกันแก่ผู้สัมผัสตามระดับของความเสี่ยง และส่งหัวสัตว์ตรวจ
ถ้าไม่ครบทั้ง 3 ข้อ ให้ฉีดยาป้องกันไปก่อนเลย และเฝ้าดูอาการของสัตว์ 10 วัน เมื่อครบ 10 วัน สัตว์ไม่ตายก็หยุดฉีดได้ (ในกรณีที่ผู้ป่วยได้รับวัคซีน 3 เข็ม คือ วันที่ 0, 3 และ 7 ถือได้ว่าผู้ป่วยได้รับวัคซีนป้องกันโรคล่วงหน้า) ถ้าสัตว์ตายหรือหายไปก่อนครบ 10 วัน ผู้ป่วยต้องได้รับยาวัคซีนจนครบ
*วัคซีนป้องกันโรคพิษสุนัขบ้า (rabies vaccine) ปัจจุบันมีให้เลือกใช้อยู่หลายชนิด ได้แก่ PVRV (purified Vero cell rabies vaccine), CPRV (chromatographically purified Vero cell rabies vaccine), PCECV (purified chick embryo cell vaccine), PDEV (purified duck embryo vaccine) วัคซีนเหล่านี้มีวิธีและขนาดที่ใช้ที่หลากหลาย
วิธีที่ใช้กันทั่วไป คือการฉีดวัคซีนเข้ากล้ามเนื้อตรงต้นแขน จำนวน 5 ครั้ง ในวันที่ 0 (วันแรก), วันที่ 3 (ห่างจากวันแรก 3 วัน), วันที่ 7, 14 และ 30
สำหรับผู้ที่เคยฉีดวัคซีนป้องกันโรคพิษสุนัขบ้ามาก่อนจนครบชุดหรืออย่างน้อย 3 เข็ม แพทย์จะฉีดวัคซีนให้ผู้ป่วย 1 เข็มในวันแรก (สำหรับผู้ที่ฉีดวัคซีนเข็มสุดท้ายมาไม่เกิน 6 เดือน) หรือ 2 เข็มในวันแรก และวันที่ 3 (สำหรับผู้ที่ฉีดวัคซีนเข็มสุดท้ายมานานกว่า 6 เดือน) เพื่อกระตุ้นให้มีภูมิคุ้มกันเพิ่มขึ้นให้มากพอที่จะป้องกันโรคได้
** อิมมูโนโกลบูลิน (rabies immunoglobulin/RIG) เป็นสารภูมิต้านทานที่สามารถขจัดเชื้อพิษสุนัขบ้าโดยตรง ซึ่งมีอยู่ 2 ชนิด ได้แก่ HRIG (human rabies immunoglobulin) กับ ERIG (equine rabies immunoglobulin)
แพทย์จะฉีดสารนี้แก่ผู้สัมผัสที่มีโอกาสติดโรคสูง โดยเฉพาะอย่างยิ่ง การถูกกัดเป็นแผลที่บริเวณใบหน้า ศีรษะ คอ มือ หรือนิ้วมือ หรือถูกกัดหลายแผล แผลฉีกขาดมาก หรือแผลลึก ซึ่งมีความเสี่ยงต่อการเกิดโรคสูงและระยะฟักตัวสั้น ควรฉีดอิมมูโนโกลบูลินพร้อมกับการฉีดวัคซีนเข็มแรก ถ้าให้ตั้งแต่วันแรกไม่ได้ ควรจัดหามาฉีดให้โดยเร็วที่สุด ถ้าฉีดวัคซีนเข็มแรกไปแล้วเกิน 7 วัน ร่างกายเริ่มมีภูมิคุ้มกัน ก็จะไม่ฉีดอิมมูโนโกลบูลินแก่ผู้ป่วย
1. เมื่อถูกสุนัข แมว สัตว์แทะ ปศุสัตว์ สัตว์ป่า หรือค้างคาวกัด ข่วน หรือเลีย ควรปฏิบัติดังนี้
- ทำการฟอกล้างบาดแผลด้วยน้ำสะอาด (เช่น น้ำก๊อก น้ำขวด น้ำสุก) กับสบู่ทันที ควรฟอกล้างหลาย ๆ ครั้ง นานอย่างน้อย 15 นาที แล้วใส่ยาฆ่าเชื้อ เช่น โพวิโดนไอโอดีน หรือแอลกอฮอล์ชนิด 70% ซึ่งจะช่วยลดปริมาณเชื้อพิษสุนัขบ้าที่บาดแผล
- ถ้ามีเลือดออกซิบ ๆ หรือออกไม่หยุด ควรใช้ผ้าก๊อซหรือผ้าสะอาดปิดแผล และใช้แรงกดปากแผลเพื่อห้ามเลือด
- รีบไปที่สถานพยาบาลใกล้บ้านโดยเร็ว เพื่อรับการรักษาที่เหมาะสมต่อไป และปรึกษาแพทย์ถึงความจำเป็นในการฉีดยาป้องกันโรคพิษสุนัขบ้าและยาป้องกันบาดทะยัก
- ควรกักขังหรือเฝ้าดูอาการสัตว์ที่ก่อเหตุนาน 10 วัน ในกรณีที่สัตว์นั้นจับตัวหรือหาตัวได้ยาก เช่น สัตว์ป่า หนู ค้างคาว สุนัขหรือแมวจรจัดที่อาจหนีหายไป ถ้าเป็นไปได้ควรหาทางกำจัดแล้วนำซากสัตว์ส่งตรวจ ถ้าเป็นไปไม่ได้ก็ควรรีบแจ้งให้แพทย์ทราบเพื่อพิจารณาฉีดยาป้องกัน
2. หากสงสัยมีอาการผิดปกติ (เช่น มีไข้ร่วมกับอาการกลัวลม กลัวน้ำ คลุ้มคลั่ง เอะอะอาละวาด แขนขาอ่อนแรง) และมีประวัติถูกสุนัข แมว ค้างคาวหรือสัตว์เลี้ยงลูกด้วยนมชนิดอื่น กัด ข่วน หรือเลียมาก่อน (อาจเกิดเหตุมานานเป็นสัปดาห์ เป็นเดือน หรือเป็นปี) ควรปรึกษาแพทย์โดยด่วน
เมื่อพบว่าเป็นโรคพิษสุนัขบ้า ควรดูแลรักษาและปฏิบัติตามคำแนะนำของแพทย์
โดยฉีดวัคซีน PVRV หรือ PCRV ในปริมาณ 0.5 มล. (หรือวัคซีน PCECV หรือ PDEV ในปริมาณ 1 มล.) เข้ากล้ามเนื้อต้นแขน หรือฉีดวัคซีน PVRV, PCRV หรือ PCECV ในปริมาณ 0.1 มล. เข้าในผิวหนัง 1 จุด บริเวณต้นแขน รวม 3 ครั้ง ในวันที่ 0, 7 และ 21 (หรือ 28)
3. ไม่นำสัตว์ป่ามาเลี้ยง และไม่ปล่อยสัตว์เลี้ยง (สุนัข แมว) ออกไปคลุกคลีกับสุนัขหรือแมวที่นอกบ้านเอง ทุกครั้งที่จะนำสุนัขออกนอกบ้านควรอยู่ในสายจูง
4. ไม่แหย่ หรือรังแกให้ถูกสัตว์ (เช่น สุนัข แมว) กัด รวมทั้งไม่ไปยุ่งเกี่ยวหรือเข้าใกล้สัตว์ที่ไม่รู้จักหรือไม่มีเจ้าของ
5. ถ้าถูกสัตว์กัด ควรปฏิบัติตามคำแนะนำในหัวข้อ “การดูแลตนเอง” ข้างต้น
2. คณะแพทยศาสตร์ศิริราชพยาบาล
ภาคกลาง
2. สำนักงานปศุสัตว์ พระนครศรีอยุธยา นครปฐม และชัยนาท
ภาคเหนือ
2. ศูนย์วิทยาศาสตร์การแพทย์ เชียงราย
3. โรงพยาบาลลำปาง
4. ศูนย์วิจัยและชันสูตรโรคสัตว์ลำปาง
5. สำนักงานปศุสัตว์ เชียงใหม่ พิษณุโลก กำแพงเพชร และเพชรบูรณ์
ภาคตะวันออกเฉียงเหนือ
2. ศูนย์วิจัยและชันสูตรโรคสัตว์ ขอนแก่น
3. สำนักงานปศุสัตว์ นครราชสีมา อุดรธานี สกลนคร กาฬสินธุ์ ชัยภูมิ บุรีรัมย์ และศรีสะเกษ
ภาคใต้
2. ศูนย์วิจัยและชันสูตรโรคสัตว์ นครศรีธรรมราช
3. สำนักงานปศุสัตว์ สุราษฎร์ธานีและสงขลา
ภาคตะวันออก
2. โรงพยาบาลพระปกเกล้า จังหวัดจันทบุรี
3. สำนักงานปศุสัตว์ เขต 2 จังหวัดฉะเชิงเทรา
ที่มา : สถานเสาวภา สภากาชาดไทย

