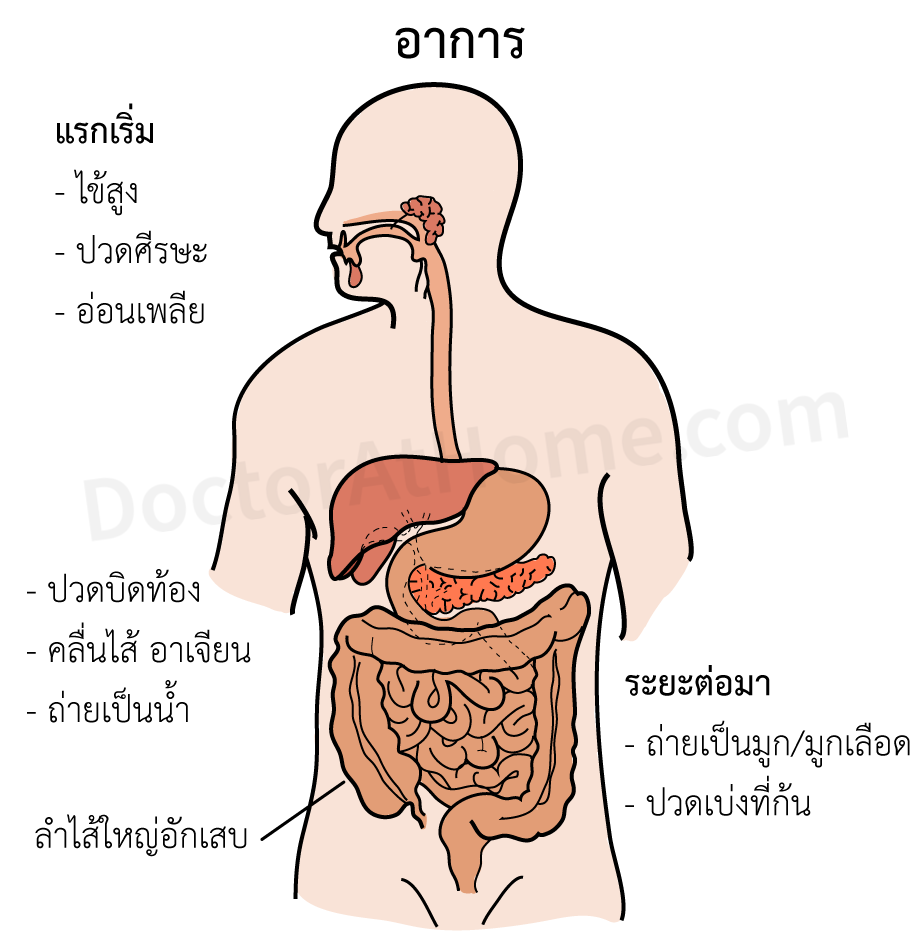
บิด หมายถึง อาการถ่ายเป็นมูก หรือมูกปนเลือดบ่อยครั้ง ร่วมกับอาการปวดเบ่งที่ทวารหนัก คล้ายถ่ายไม่สุด ซึ่งเป็นอาการของลำไส้ใหญ่อักเสบ (colitis) โดยทั่วไปแบ่งออกเป็น 2 ชนิด ได้แก่ บิดชิเกลลา (บิดไม่มีตัว)* กับบิดอะมีบา (บิดมีตัว)*
บิดชิเกลลา มักมีอาการเป็นไข้ และถ่ายเป็นน้ำคล้ายอาหารเป็นพิษนำมาก่อน และอาจทำให้มีภาวะขาดน้ำรุนแรงได้ บิดชนิดนี้จึงเรียกว่า บิดนอนแบ็บ บิดชนิดนี้พบได้บ่อยกว่าบิดอะมีบามาก
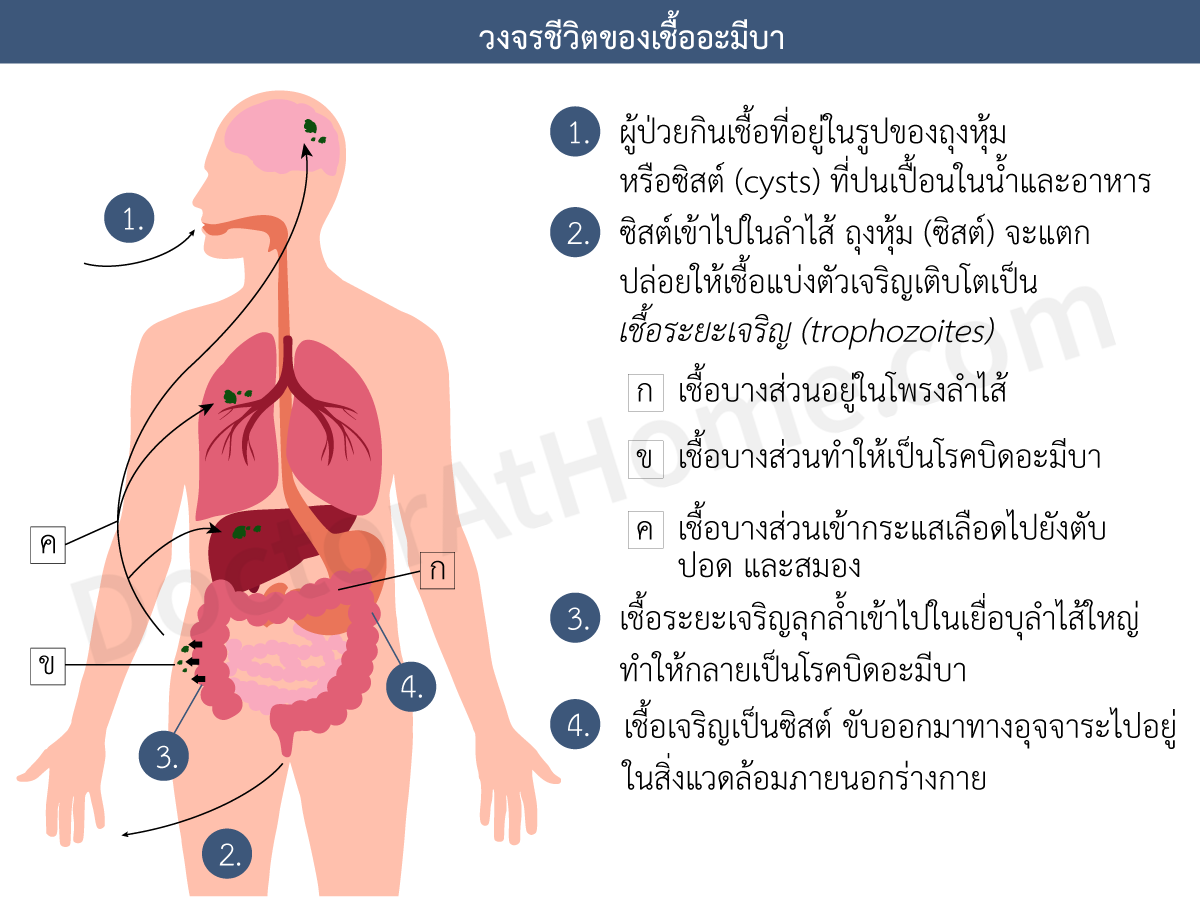
ส่วน บิดอะมีบา มักไม่มีไข้ และถ่ายกะปริดกะปรอยทีละน้อย ๆ ไม่มีภาวะขาดน้ำ และไม่อ่อนเพลีย จึงเรียกว่า บิดเดินได้ แต่ถ้าไม่ได้รับการรักษา ผู้ป่วยจะมีอาการรุนแรง มีไข้สูง อ่อนเพลียมาก แบบเดียวกับบิดชิเกลลา หรืออาจกลายเป็นบิดเรื้อรัง เกิดฝีตับ หรือภาวะแทรกซ้อนเป็นอันตรายได้
อาการถ่ายเป็นมูกปนเลือด ยังอาจมีสาเหตุจากโรคอื่น ๆ
ในเด็กเล็ก ถ้ามีอาการปวดท้องรุนแรงคล้ายกระเพาะลำไส้อุดกั้นร่วมด้วย ก็อาจมีสาเหตุจากโรคลำไส้กลืนกันเอง
ในผู้ที่มีอาการถ่ายเป็นมูกเลือดเรื้อรัง นอกจากจะมีสาเหตุจากบิดอะมีบาแล้ว ยังอาจมีสาเหตุจากมะเร็งของลำไส้ใหญ่ หรือลำไส้ใหญ่อักเสบหลังจากฝังแร่รักษามะเร็งปากมดลูกก็ได้ ถ้าสงสัยควรส่งปรึกษาแพทย์ทุกราย
ตรวจอาการ "บิด" เพิ่มเติม เพื่อดูสาเหตุของอาการถ่ายเป็นมูกเลือด
ในที่นี้ขอกล่าวถึง บิดชิเกลลา และ บิดอะมีบา
*สมัยก่อนการวินิจฉัยโรคบิด ทำโดยการนำอุจจาระไปส่องดูเชื้อด้วยกล้องจุลทรรศน์ เชื้อบิดอะมีบามีขนาดโตกว่าเชื้อบิดชิเกลลา จะสามารถมองเห็นด้วยกล้องจุลทรรศน์ แพทย์ในสมัยนั้นจึงเรียกบิดอะมีบาว่า บิดมีตัว และเรียกบิดชิเกลลาว่า บิดไม่มีตัว