
มาลาเรีย (ไข้มาลาเรีย ไข้จับสั่น* ไข้ป่า ก็เรียก) เป็นโรคที่พบได้บ่อยในบ้านเรา มักพบในบริเวณที่เป็นป่าเขา จึงพบได้แทบทุกภาคของประเทศ (ยกเว้นกรุงเทพฯ ในบริเวณที่เป็นตัวจังหวัด ตัวอำเภอ และที่ ๆ เป็นทุ่งนากว้างห่างจากป่าเขา)
เชื้อที่ทำให้เป็นไข้มาลาเรียมีอยู่หลายชนิด แต่ที่สำคัญในบ้านเรามี 2 ชนิด คือ พลาสโมเดียมฟาลซิพารัม (Plasmodium falciparum) กับ พลาสโมเดียมไวแวกซ์ (Plasmodium vivax)
มาลาเรียชนิดฟาลซิพารัม พบได้ประมาณร้อยละ 50-80 มักมีปัญหาดื้อยาและมีภาวะแทรกซ้อนได้มาก (เช่น มาลาเรียขึ้นสมอง ไตวาย) เป็นอันตรายถึงเสียชีวิตได้
มาลาเรียชนิดไวแวกซ์ พบได้ร้อยละ 20-50 มักไม่ดื้อยา และมีภาวะแทรกซ้อนน้อย เชื้อนี้สามารถหลบซ่อนอยู่ในตับได้นาน ๆ ทำให้มีอาการกำเริบได้บ่อย โดยที่ไม่ต้องได้รับเชื้อใหม่ (จากการถูกยุงก้นปล่องกัด)
มักมีประวัติว่าอยู่ในเขตป่าเขา หรือกลับจากเขตที่มีมาลาเรีย เช่น ชลบุรี จันทบุรี ระยอง ตราด ตากอุทัยธานี กาญจนบุรี ราชบุรี ประจวบคีรีขันธ์ ชุมพร สุราษฎร์ธานี ยะลา นครนายก ปราจีนบุรี สระบุรี ปากช่อง นครราชสีมา ชัยภูมิ ศรีสะเกษ สกลนคร ขอนแก่น เลย เพชรบูรณ์ แพร่ น่าน เชียงราย แม่ฮ่องสอน เป็นต้น หรือเคยได้รับเลือด หรือเคยเป็นไข้มาลาเรียมาก่อน
ยุงก้นปล่อง
เกิดจากเชื้อมาลาเรีย ซึ่งเป็นสัตว์เซลล์เดียว หรือโปรโตซัว (protozoa) เช่นเดียวกับบิดอะมีบา มียุงก้นปล่อง (anopheles) เป็นพาหะนำโรค คือต้องถูกยุงที่มีเชื้อมาลาเรียกัดจึงจะเป็นโรค
ระยะฟักตัว
ชนิดฟาลซิพารัม 9-14 วัน (เฉลี่ย 12 วัน)
ชนิดไวแวกซ์ 12-17 วัน (เฉลี่ย 15 วัน) อาจนาน 6-12 เดือน
ถ้าเกิดจากการให้เลือด อาจมีระยะฟักตัวสั้นกว่านี้ ถ้ามีการกินยาป้องกันมาลาเรียก็อาจมีระยะฟักตัวยาวกว่านี้
โรคนี้ส่วนใหญ่เกิดกับผู้ที่อยู่หรือเข้าไปในเขตป่าเขาแล้วถูกยุงก้นปล่องที่มีเชื้อมาลาเรียกัด ส่วนผู้ที่อยู่ในเมืองและไม่มีประวัติเดินทางเข้าไปในเขตป่าเขา อาจติดเชื้อจากการได้รับเลือดที่ปนเปื้อนเชื้อมาลาเรีย หรือได้รับเชื้อที่สนามบิน เนื่องจากยุงก้นปล่องอาจติดมากับเครื่องบินโดยบังเอิญ (ซึ่งมีโอกาสพบได้น้อยมาก)
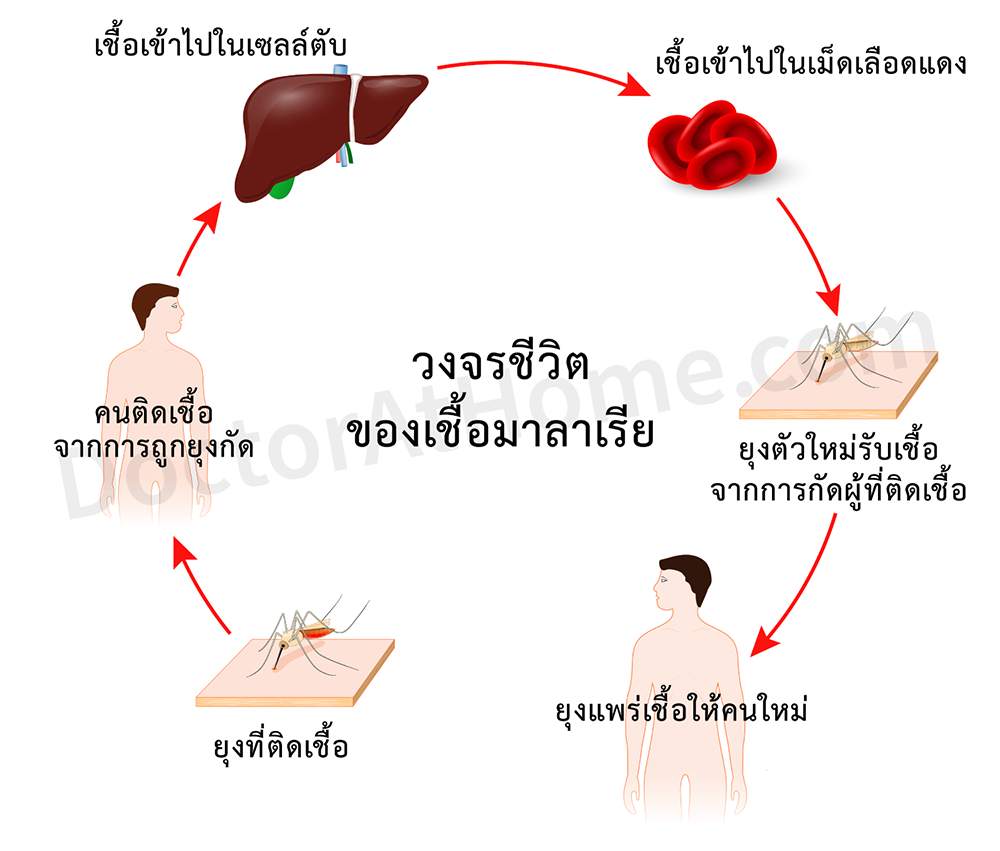
วงจรชีวิตของเชื้อมาลาเรีย
1. เมื่อยุงก้นปล่องตัวเมียกัดคน ยุงจะปล่อยเชื้อระยะติดต่อที่มีชื่อว่า สปอโรซอยต์ (sporozoite) ที่มีอยู่ในน้ำลายเข้าสู่กระแสเลือดของคนแล้วเดินทางไปที่ตับ
2. เชื้อที่อยู่ในเซลล์ตับ จะเจริญและแบ่งตัวแบบไร้เพศ (ไม่ต้องผสมพันธุ์) กลายเป็นเชื้อที่มีชื่อ สคิซอนต์ (schizonte) ซึ่งภายในเซลล์มีเชื้อระยะที่แบ่งตัวแล้วที่มีชื่อว่า เมโรซอยต์ (merozoite) จำนวนมาก เชื้อจะอยู่ในเซลล์ตับนาน 5-15 วัน
เซลล์ตับที่มีเชื้อมาลาเรียอยู่จะโตขึ้นและแตกออก ปล่อยเชื้อเมโรซอยต์ออกมาในกระแสเลือด
สำหรับมาลาเรียชนิดพลาสโมเดียมไวแวกซ์ เชื้อบางส่วนยังคงหลบอยู่ในเซลล์ตับต่อไป ซึ่งเรียกว่า ฮิปโนซอยต์ (hypnozoite) และจะออกมาในกระแสเลือดเป็นครั้งคราว ทำให้มีอาการกำเริบซ้ำ ๆ ได้บ่อยโดยไม่ได้ติดเชื้อจากการถูกยุงก้นปล่องกัดครั้งใหม่
3. เชื้อเข้าสู่เม็ดเลือดแดง เจริญเป็นเชื้อระยะที่เรียกว่า โทรโฟซอยต์ (trophozoite)
4. ประมาณ 48 ชั่วโมงต่อมา เชื้อจะแบ่งตัวแบบไร้เพศอีกครั้ง และเม็ดเลือดแดงแตกออก ทำให้ได้เมโรซอยต์ 6-30 ตัว ซึ่งสามารถเดินทางเข้าสู่เม็ดเลือดแดงอื่น ๆ ต่อไป
ระยะที่เม็ดเลือดแดงแตก ผู้ป่วยจะมีอาการไข้ หนาวสั่น
5. ขณะเดียวกัน เชื้อบางส่วนจะเปลี่ยนแปลงเป็นเซลล์เพศ (gametocyte) ซึ่งแบ่งเป็นตัวผู้กับตัวเมีย
6. เมื่อยุงก้นปล่องตัวเมียมากัดคนที่มีเชื้อมาลาเรียระยะที่เป็นเซลล์เพศในกระแสเลือด เซลล์เพศตัวผู้กับตัวเมียก็จะผสมกันเป็นตัวอ่อน (zygote) อยู่ในลำไส้ส่วนกลางของยุง ซึ่งจะเจริญต่อไปจนเป็นตัวแก่ (oocyst) ฝังตัวอยู่ในลำไส้ แล้วเชื้อตัวแก่จะแบ่งตัวเจริญต่อไปเป็นสปอโรซอยต์ ซึ่งจะเดินทางไปที่ต่อมน้ำลาย เพื่อรอแพร่เข้าสู่คน เมื่อยุงไปกัดคน

อาการจะเกิดหลังจากได้รับเชื้อโดยถูกยุงก้นปล่องกัดประมาณ 9-17 วัน (แต่อาจนานหลายสัปดาห์ หรือหลายเดือนก็ได้) ใน 2-3 วันแรกอาจมีอาการไข้ต่ำ ๆ ปวดศีรษะ ครั่นเนื้อครั่นตัว ปวดเมื่อยตามตัวคล้ายไข้หวัดใหญ่ อาจมีอาการเบื่ออาหาร คลื่นไส้ ปวดท้อง ท้องเดินร่วมด้วย ต่อมาจึงจะมีอาการไข้จับสั่นเป็นเวลา* ซึ่งเป็นลักษณะเฉพาะของมาลาเรีย
อาการจับไข้ แบ่งออกเป็น 3 ระยะ ดังนี้
1. ระยะหนาวสั่น มีอาการหนาวสั่นมากและไข้เริ่มขึ้น ปวดศีรษะ ผิวหนังซีด อาจมีคลื่นไส้ อาเจียน เบื่ออาหาร ระยะนี้กินเวลา 20-60 นาที
2. ระยะร้อน ไข้ขึ้นสูงประมาณ 40 องศาเซลเซียส ปวดศีรษะมาก อาจปวดลึกเข้าไปในกระบอกตาหน้าแดง ตาแดง กระสับกระส่าย เพ้อ กระหายน้ำ ชีพจรเต้นเร็ว อาจมีอาการคลื่นไส้อาเจียน ปวดกระดูก ปวดกล้ามเนื้อ ในเด็กอาจชักได้ กินเวลาประมาณ 2 ชั่วโมง (อาจนาน 3-8 ชั่วโมง)
3. ระยะเหงื่อออก จะมีเหงื่อออกชุ่มทั้งตัว ไข้จะลดลงเป็นปกติ แต่จะรู้สึกอ่อนเพลียและหลับไป กินเวลาประมาณ 1 ชั่วโมง
ผู้ป่วยมาลาเรียชนิดไวแวกซ์ มักจับไข้วันเว้นวัน หรือทุก 48 ชั่วโมง เวลาไม่จับไข้จะรู้สึกสบายดี มักจะคลำได้ม้ามโตในปลายสัปดาห์ที่ 2 ถ้าไม่ได้รับการรักษาจะมีไข้วันเว้นวันอยู่ประมาณ 6 สัปดาห์ ถึง 3 เดือน (หรืออาจนานกว่านั้น) แล้วจะหายไปเอง ผู้ป่วยที่ไม่ได้รับการรักษาหรือรักษาไม่ถูกต้อง แม้ว่าไข้จะหายไปแล้ว แต่ก็อาจกลับเป็นได้ใหม่หลังจากหายไป 2-3 สัปดาห์ หรือ 2-3 เดือน แต่อาการจะน้อยกว่าครั้งแรก ผู้ป่วยอาจมีอาการกำเริบเป็น ๆ หาย ๆ บ่อย และมักไม่มีภาวะแทรกซ้อนร้ายแรง บางรายอาจกินเวลานานถึง 2-3 ปีกว่าจะหายขาด จึงเรียกว่า มาลาเรียเรื้อรัง
ผู้ป่วยมาลาเรียชนิดฟาลซิพารัม มักจับไข้ทุกวัน หรือทุก 36 ชั่วโมง แต่อาจจับไม่เป็นเวลา อาจจับทั้งวันหรือวันละหลายครั้ง ระยะไม่จับไข้ก็ยังรู้สึกไม่ค่อยสบาย และอาจมีไข้ต่ำ ๆ อยู่เรื่อย บางรายอาจมีอาการปวดท้อง ท้องเดินร่วมด้วย ม้ามจะโตในวันที่ 7-10 ของไข้ ถ้าได้รับการรักษาอย่างถูกต้อง ไข้จะลงภายใน 3-5 วัน ถ้ารักษาไม่ถูกต้อง อาจมีภาวะแทรกซ้อนร้ายแรงถึงตายได้ จึงเรียกว่า มาลาเรียชนิดร้ายแรง
พบในมาลาเรียชนิดฟาลซิพารัม มักเกิดกับผู้ที่มีภูมิคุ้มกันต่ำ (เช่น ขาดอาหาร ร่างกายอ่อนแอ หญิงตั้งครรภ์ ผู้ที่ไม่เคยอยู่ในแดนมาลาเรีย) หรือได้รับการรักษาไม่ถูกต้อง
ภาวะแทรกซ้อนที่สำคัญ ได้แก่
- มาลาเรียขึ้นสมอง (cerebral malaria) ผู้ป่วยจะมีอาการปวดศีรษะมาก ซึม สับสน ชักกระตุกทั้งตัว หมดสติ มีอัตราตายสูงถึงร้อยละ 20 (ในหญิงตั้งครรภ์อาจสูงถึงร้อยละ 50)
- อาการชักโดยไม่มีภาวะแทรกซ้อนทางสมอง ซึ่งอาจพบในเด็กที่เป็นมาลาเรีย
- ภาวะไตวายเฉียบพลันเนื่องจากการอุดตันหลอดเลือดแดงฝอยที่ไต ผู้ป่วยจะมีอาการปัสสาวะออกน้อยหรือไม่ออกเลย พบในผู้ใหญ่มากกว่าในเด็ก มีอัตราตายสูง
- ภาวะน้ำตาลในเลือดต่ำ ผู้ป่วยจะมีอาการหน้ามืด เป็นลม ใจสั่น เหงื่อออก มักพบในเด็กและหญิงตั้งครรภ์
- ปอดบวมน้ำ (pulmonary edema) มีอาการหอบ ฟังปอดได้ยินเสียงกรอบแกรบ
- ดีซ่าน (ตาเหลืองตัวเหลือง) และตับโต มักพบร่วมกับภาวะแทรกซ้อนอื่น ๆ เช่น มาลาเรียขึ้นสมอง ไตวายเฉียบพลัน ปอดบวมน้ำ เป็นต้น
- ภาวะเลือดเป็นกรด ซึ่งมักจะพบร่วมกับภาวะน้ำตาลในเลือดต่ำ
- ภาวะแคลเซียมในเลือดต่ำ
- ภาวะการเสียดุลน้ำและอิเล็กโทรไลต์
- โลหิตจาง เนื่องจากเม็ดเลือดแดงแตกง่าย และไขกระดูกสร้างเม็ดเลือดแดงขึ้นชดเชยได้ไม่ทัน
- ภาวะเลือดจับเป็นลิ่มทั่วร่างกาย (DIC) ทำให้มีเลือดออกทั่วร่างกายรุนแรง เป็นอันตรายถึงตายได้
- ในหญิงตั้งครรภ์ที่เป็นมาลาเรีย นอกจากมีความเสี่ยงสูงต่อการเกิดภาวะแทรกซ้อนดังกล่าวแล้ว ยังอาจมีผลต่อทารกในครรภ์ เช่น แท้งบุตร ทารกเสียชีวิต ทารกคลอดก่อนกำหนด ทารกน้ำหนักน้อย
แพทย์จะวินิจฉัยจากอาการและสิ่งตรวจพบ ดังนี้
ไข้ประมาณ 40 องศาเซลเซียส หน้าแดง ตาแดง ม้ามโต (คลำได้ในปลายสัปดาห์ที่ 2 หลังมีไข้) อาจมีตับโต เริมที่ริมฝีปาก อาจมีอาการซีดเหลือง หรือปัสสาวะแดงเข้มหรือปัสสาวะดำเหมือนน้ำโคล่า
แต่ก็อาจไม่พบอะไรมากนอกจากไข้ก็ได้
ในเด็กที่เป็นเรื้อรัง อาจมีลักษณะพุงโรก้นปอด ขาดอาหาร ซีด ม้ามโต
ในรายที่เป็นมาลาเรียขึ้นสมอง จะมีอาการเพ้อ ชัก ไม่รู้สึกตัว หรือหมดสติ*
แพทย์จะทำการวินิจฉัยให้แน่ชัดโดยการตรวจเลือดหาเชื้อมาลาเรียด้วยวิธีต่าง ๆ
แพทย์จะให้การดูแลรักษา ดังนี้
ก. สำหรับมาลาเรียชนิดฟาลซิพารัม ให้ยารักษามาลาเรียขนานใดขนานหนึ่ง ดังต่อไปนี้
- ควินิน ร่วมกับเตตราไซคลีน หรือร่วมกับดอกซีไซคลีน
- เมโฟลควีน เพียงอย่างเดียว
- เมโฟลควีน ร่วมกับเตตราไซคลีน หรือดอกซีไซคลีน
- อาร์ทีซูเนต เพียงอย่างเดียว
- อาร์ทีซูเนต ร่วมกับเมโฟลควิน
ข. สำหรับมาลาเรียชนิดไวแวกซ์ ให้คลอโรควีน หลังจากนั้นให้ไพรมาควีน เพื่อกำจัดเชื้อมาลาเรียที่หลบซ่อนอยู่ในตับให้หมดไป
ถ้ามีอาการสงสัยเป็นมาลาเรียขึ้นสมอง (เช่น ซึม เพ้อ ชัก หรือหมดสติ) หรือมีภาวะแทรกซ้อนรุนแรง เช่น ซีดมาก ดีซ่าน ปัสสาวะออกน้อยหรือไม่ออกเลย หอบ เป็นต้น
จำเป็นต้องรับผู้ป่วยรักษาไว้ในโรงพยาบาล (ให้การรักษาตามอาการ เช่น ให้ยาลดไข้ ให้น้ำเกลือ ให้เลือด ล้างไต เป็นต้น) ส่วนยามาลาเรียในระยะแรกอาจต้องให้ควินินหรืออาร์ทีซูเนตฉีดเข้าหลอดเลือดดำ จนกว่าอาการจะดีขึ้นจึงเปลี่ยนเป็นยากิน
หากสงสัย เช่น มีไข้สูง หนาวสั่นมาก มีไข้วันเว้นวัน หรือมีไข้นานเกิน 1 สัปดาห์ ควรปรึกษาแพทย์
เมื่อตรวจพบว่าเป็นมาลาเรีย ควรดูแลตนเอง ดังนี้
- รักษา กินยา และปฏิบัติตามคำแนะนำของแพทย์
- ติดตามรักษากับแพทย์ตามนัด
ควรกลับไปพบแพทย์ก่อนนัด ถ้ามีลักษณะข้อใดข้อหนึ่ง ดังต่อไปนี้
- ดูแลรักษาแล้วอาการไข้ไม่ทุเลาใน 2-3 วัน หรือไข้ลดแล้วต่อมากลับมีไข้กำเริบใหม่
- มีอาการปวดศีรษะมาก ซึมมาก ไม่ค่อยรู้สึกตัว เพ้อ ชัก หายใจหอบ ซีด ตัวเหลืองตาเหลือง คลื่นไส้ อาเจียน เบื่ออาหาร หรือปัสสาวะออกน้อยหรือไม่ออกเลย
- ขาดยา ยาหาย หรือกินยาไม่ได้
- ในรายที่แพทย์ให้ยากลับไปกินต่อที่บ้าน กินยาแล้วสงสัยเกิดผลข้างเคียงจากยา เช่น มีลมพิษ ผื่นคัน ตุ่มพุพอง ตาบวม ปากบวม ปวดท้อง ท้องเดิน คลื่นไส้ อาเจียน จุดแดงจ้ำเขียว หรือมีอาการผิดปกติอื่น ๆ
1. เมื่อต้องเดินทางเข้าไปในเขตป่าเขา ควรป้องกันไม่ให้ยุงก้นปล่องกัด โดยการนอนกางมุ้ง ทายากันยุง
2. ยาที่ใช้ป้องกันตามที่เคยแนะนำในอดีตนั้นพบว่าไม่ได้ผลมากนัก ในปัจจุบันจึงไม่แนะนำให้กินยาป้องกันล่วงหน้า แต่แนะนำว่า ถ้าออกจากป่าแล้วมีอาการไข้ หรือสงสัยเป็นมาลาเรีย ให้รีบทำการตรวจรักษา หรือในกรณีที่ต้องเข้าไปอยู่ในป่าที่เป็นถิ่นที่มีเชื้อมาลาเรียดื้อต่อยาหลายชนิดเป็นเวลานานเกิน 2 สัปดาห์ (ซึ่งเป็นระยะฟักตัวของโรค) ก็ควรพกยารักษามาลาเรีย (ได้แก่ ควินิน เมโฟลควีน หรืออาร์ทีซูเนต) ไว้สำรองใช้ในยามฉุกเฉินเมื่อไม่สามารถตรวจเลือดได้ โดยใช้ในขนาดที่ใช้รักษามาลาเรีย
1. อาการของมาลาเรีย อาจไม่ตรงไปตรงมา ผู้ป่วยอาจมีไข้สูงโดยไม่มีอาการหนาวสั่น หรือหนาวสั่นวันละหลายครั้งก็ได้ บางรายอาจมีไข้สูงตลอดเวลา อาจมีอาการปวดเมื่อยตามตัวและกล้ามเนื้อ ปวดท้อง คลื่นไส้ อาเจียน ท้องเดิน ซึ่งอาการเหล่านี้อาจพบในโรคอื่น ๆ ดังนั้น ผู้ป่วยที่มีอาการไข้ทุกราย ควรถามถึงพฤติกรรมเสี่ยงต่อการติดเชื้อมาลาเรีย ถ้าพบว่าผู้ป่วยมีประวัติเข้าป่า หรือมีประวัติเคยได้รับเลือดมาภายใน 2 สัปดาห์ ถึง 2 ปี หรือสงสัยว่าจะเป็นมาลาเรียจากการติดเชื้อทางอื่น (เช่น ลูกที่เกิดจากมารดาที่เคยเป็นมาลาเรีย เจ้าหน้าที่ที่ทำงานในห้องปฏิบัติการเลี้ยงยุงก้นปล่อง เจ้าหน้าที่ที่ตรวจเลือด หรือบุคคลที่บ้านอยู่ใกล้สนามบิน ซึ่งเครื่องบินอาจนำยุงก้นปล่องมาจากประเทศอื่น เป็นต้น) ก็ควรจะต้องเจาะเลือดตรวจหาเชื้อมาลาเรีย
2. ผู้ป่วยมาลาเรีย อาจตรวจเลือดไม่พบเชื้อก็ได้ โดยเฉพาะอย่างยิ่งถ้าเป็นโรคในระยะแรก ๆ (เชื้อมาลาเรียมีจำนวนน้อย) ดังนั้น ต้องแนะนำให้ผู้ป่วยตรวจเลือดซ้ำอีกครั้งภายใน 12-24 ชั่วโมง หรือขณะมีไข้ การตรวจเลือดบ่อย ๆ จะมีโอกาสพบเชื้อได้มากขึ้น นอกจากนี้ผู้ป่วยที่กินยาป้องกันมาลาเรียมาก่อน หรือกินยารักษามาบ้างแล้ว ก็จะทำให้ตรวจพบเชื้อมาลาเรียได้ลำบากมากขึ้น เพราะจะเห็นเชื้อมาลาเรียไม่ชัดเจน ดังนั้น ถ้าผู้ป่วยมีไข้และมีประวัติสงสัยติดเชื้อมาลาเรีย แม้ตรวจเลือดไม่พบเชื้อ ก็ควรเฝ้าสังเกตอาการอย่างใกล้ชิดและตรวจเลือดบ่อย ๆ อาจจำเป็นต้องรับผู้ป่วยไว้ในโรงพยาบาลเพื่อการตรวจวินิจฉัยที่ชัดเจน
3. ผู้ป่วยที่รักษาหายแล้วหากมีไข้กำเริบภายใน 2 เดือนโดยไม่มีประวัติติดเชื้อครั้งใหม่ อาจมีสาเหตุจากการติดเชื้อมาลาเรียทั้งชนิดฟาลซิพารัมและชนิดไวแวกซ์พร้อมกัน (พบได้ประมาณร้อยละ 30 ของผู้ที่ติดเชื้อฟาลซิพารัม) แต่ได้รับการรักษาแบบชนิดฟาลซิพารัม จึงมีเชื้อชนิดไวแวกซ์หลบซ่อนอยู่ในตับ เกิดอาการกำเริบได้ หรือไม่ก็อาจเกิดจากได้ยาไม่ครบหรือเชื้อดื้อยา ดังนั้น ถ้าผู้ป่วยมีอาการไข้กำเริบภายใน 2 เดือนหลังจากหายจากมาลาเรียครั้งแรกแล้ว ควรต้องเจาะเลือดตรวจหาเชื้ออีก
4. ผู้ป่วยควรกินยาให้ครบ ถ้าไม่ครบจะมีโอกาสเป็นไข้มาลาเรียกำเริบได้อีก ส่วนการกินยารักษามาลาเรีย ไม่ควรกินขณะจับไข้หนาวสั่น ผู้ป่วยอาจอาเจียนและได้ยาไม่ครบขนาด ควรให้ยาแก้ไข้หรือยาแก้อาเจียนนำไปก่อนสัก 1/2-1 ชั่วโมง เมื่ออาการไข้ทุเลาจึงให้ยารักษามาลาเรีย และหลังจากนั้นควรให้ผู้ป่วยนอนพักสัก 1-2 ชั่วโมง ไม่ควรลุกหรือเดินทันที เพราะอาจเกิดอาการเวียนหัว (ความดันโลหิตต่ำ) และอาเจียนได้
5. ผู้ป่วยที่มีอาการไข้และหนาวสั่นมาก ถ้าไม่ได้ประวัติติดเชื้อมาลาเรีย (เช่น ไม่ได้เข้าป่า หรือรับเลือด) อาจมีสาเหตุจากโรคอื่นก็ได้ ที่พบได้บ่อยก็คือ กรวยไตอักเสบเฉียบพลัน นอกนั้นก็อาจมีสาเหตุจากโรคปอดอักเสบระยะ 24 ชั่วโมงแรก ท่อน้ำดีอักเสบ สครับไทฟัส เล็บโตสไปโรซิส โลหิตจางจากเม็ดเลือดแดงแตก มะเร็งต่อมน้ำเหลือง เป็นต้น จึงควรตรวจดูอาการให้ถ้วนถี่ด้วย

