
ประมาณกว่าครึ่งหนึ่งของผู้ป่วยที่เป็นโรคนี้ แพทย์อาจตรวจไม่พบสาเหตุชัดเจน
ส่วนที่พบมีสาเหตุ อาจเกิดจากสาเหตุ เช่น
- การได้รับรังสีบำบัด หรือเคมีบำบัดในผู้ป่วยมะเร็ง
- ผลข้างเคียงของยา เช่น คลอแรมเฟนิคอล (ยาปฏิชีวนะ ซึ่งปัจจุบันมีการใช้น้อยลง) ซัลฟา เฟนิโทอิน คาร์บามาซีพีน เอซีที (AZT) สารเกลือของทอง (gold salt ซึ่งใช้รักษาโรคปวดข้อรูมาตอยด์) เป็นต้น
- การสัมผัสสารเคมี เช่น ยาฆ่าแมลง ยาฆ่าหญ้า สารหนู สารเคมีที่มีสูตรเบนซิน (เช่น สีทาบ้าน น้ำยาลบสี น้ำมันเบนซิน น้ำมันก๊าด) ทินเนอร์
- การติดเชื้อไวรัส เช่น เอชไอวี ไวรัสตับอักเสบ ไวรัสเอปสไตน์บาร์ (Epstein-Barr virus/EBV), ไวรัสไซโตเมกะโล (cytomegalovirus) เป็นต้น
- ปฏิกิริยาภูมิต้านตัวเอง (ออโตอิมมูน) เกิดการทำลายเซลล์ไขกระดูก ทำให้สร้างเม็ดเลือดไม่ได้
- การตั้งครรภ์ อาจพบโรคนี้ในผู้หญิงขณะตั้งครรภ์ ซึ่งมักเป็นเพียงชั่วคราว และหายได้เองหลังคลอด
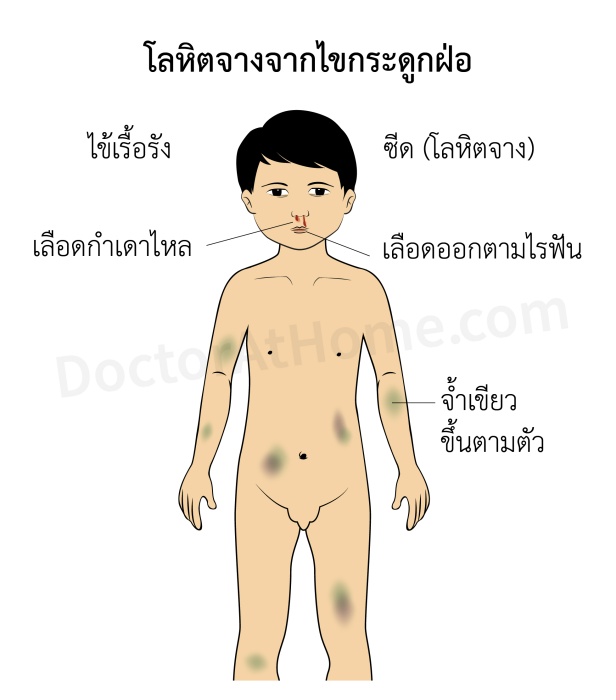
ส่วนใหญ่จะค่อยเป็นค่อยไป โดยมีอาการซีด อ่อนเพลีย มีจุดแดงพรายย้ำขึ้นตามตัว หรือมีเลือดออกจากที่ต่าง ๆ เช่น เลือดกำเดา เลือดออกตามไรฟัน อาเจียนเป็นเลือด ถ่ายอุจจาระหรือปัสสาวะเป็นเลือด เลือดออกในตา เลือดออกในสมอง เป็นต้น
นอกจากนี้ยังพบมีอาการของโรคติดเชื้อร่วมด้วย ทำให้มีไข้เรื้อรังร่วมกับการติดเชื้อของอวัยวะต่าง ๆ
ผู้ป่วยจะไม่มีอาการตับ ม้าม หรือต่อมน้ำเหลืองโต (ถ้าโตอาจเป็นอาการของมะเร็งเม็ดเลือดขาว หรือมีสาเหตุอื่น ๆ ร่วมด้วย)
ผู้ป่วยอาจตายเพราะการตกเลือด หรือการติดเชื้อรุนแรงจนกลายเป็นโลหิตเป็นพิษ
อาจมีเลือดออกรุนแรง อาจเกิดการติดเชื้อร้ายแรงจนกลายเป็นโลหิตเป็นพิษ
แพทย์จะวินิจฉัยจากอาการและการตรวจพบว่า มีไข้ ซีด มีจุดแดงพรายย้ำขึ้นตามตัว อาจมีเลือดออกจากที่ต่าง ๆ
แพทย์จะทำการวินิจฉัยให้แน่ชัด โดยการตรวจเลือดซึ่งจะพบว่า มีจำนวนเม็ดเลือดแดงน้อย เม็ดเลือดขาวต่ำ ซึ่งอาจต่ำกว่า 2,000 ตัว/ลบ.มม. (ปกติ 5,000-10,000 ตัว) และเกล็ดเลือดต่ำกว่า 30,000 ตัว/ลบ.มม. (ปกติ 200,000-400,000 ตัว) และทำการตรวจไขกระดูก ซึ่งจะพบว่าจำนวนเซลล์อ่อนของเม็ดเลือดทุกชนิดลดลงมาก พบเป็นไขมันและเยื่อพังผืดกระจายอยู่แทน
แพทย์จะรับตัวไว้รักษาในโรงพยาบาลให้การดูแลรักษา ดังนี้
ถ้าเป็นชนิดเล็กน้อย แพทย์จะให้เลือดและเกล็ดเลือด และให้ยาปฏิชีวนะในรายที่มีโรคติดเชื้อแทรกซ้อน
ในรายที่เป็นรุนแรง (มีเม็ดเลือดขาวต่ำกว่า 500 ตัว/ลบ.มม. เกล็ดเลือดต่ำกว่า 20,000 ตัว/ลบ.มม.) นอกจากให้เลือดและยาปฏิชีวนะแล้ว แพทย์จะทำการปลูกถ่ายไขกระดูก (bone marrow transplantation)
ผู้ป่วยที่ไม่สามารถปลูกถ่ายไขกระดูกได้ หรือมีสาเหตุจากปฏิกิริยาภูมิต้านตัวเอง แพทย์จะให้ยากดภูมิคุ้มกัน (immunosuppressive) เช่น ไซโคลสปอรีน (cyclosporine), แอนติไทโมไซต์โกลบูลิน (antithymocyte globulin/ATG) ซึ่งมักจะให้ร่วมกัน เพื่อช่วยให้เซลล์ไขกระดูกงอกใหม่และสร้างเม็ดเลือดได้ใหม่ นอกจากนี้แพทย์จะให้สเตียรอยด์ (เช่น เมทิลเพร็ดนิโซโลน) ร่วมด้วย
บางรายแพทย์อาจให้ยากระตุ้นไขกระดูก (เช่น colony-stimulating factors) ช่วยให้ไขกระดูกสร้างเม็ดเลือดได้ใหม่
ผลการรักษา ผู้ป่วยที่เป็นชนิดเล็กน้อย (เช่น อาการที่พบในหญิงตั้งครรภ์ หรือเกิดจากผลข้างเคียงของยา) เมื่อได้รับการรักษาก็มักจะหายได้
ผู้ป่วยที่เป็นรุนแรง ที่ได้รับการรักษาด้วยการปลูกถ่ายไขกระดูก มีอัตราการอยู่รอดที่ 5 ปีโดยเฉลี่ย ร้อยละ 50-80 ผู้ป่วยที่มีอายุน้อยได้ผลดีกว่าอายุมาก เช่น อายุต่ำกว่า 20 ปี มีอัตราการอยู่รอดที่ 5 ปีมากกว่าร้อยละ 80 ขณะที่อายุมากว่า 40 ปี มีอัตราการอยู่รอดที่ 5 ปีเพียงร้อยละ 50
ผู้ป่วยที่รักษาด้วยยากดภูมิคุ้มกัน มีอัตราการอยู่รอดที่ 5 ปี ราวร้อยละ 50-75 แต่มีโอกาสโรคกลับกำเริบใหม่ และอาจเกิดโรคมะเร็งเม็ดเลือดขาวชนิดเฉียบพลันแทรกซ้อน
ส่วนผู้ที่เป็นโรคนี้รุนแรงและเรื้อรัง หากไม่ได้รับการรักษาหรือไม่ตอบสนองต่อการรักษามีโอกาสเสียชีวิตใน 18-24 เดือนถึงร้อยละ 80
หากสงสัย เช่น มีไข้เรื้อรัง ซีด มีจุดแดงจ้ำเขียวหรือเลือดออก ควรปรึกษาแพทย์โดยเร็ว
เมื่อตรวจพบว่าเป็นไขกระดูกฝ่อ ควรดูแลรักษาและปฏิบัติตามคำแนะนำของแพทย์ และติดตามรักษากับแพทย์ตามนัด
ในรายที่แพทย์ให้ยากลับไปกินต่อที่บ้าน ถ้ากินยาแล้วสงสัยเกิดผลข้างเคียงจากยา (เช่น มีลมพิษ ผื่นคัน ตุ่มพุพอง ตาบวม ปากบวม คลื่นไส้ อาเจียน หรือมีอาการผิดปกติอื่น ๆ) ควรกลับไปพบแพทย์ก่อนนัด
ส่วนใหญ่ยังไม่มีวิธีป้องกันที่ได้ผล การหลีกเลี่ยงการใช้ยาและการสัมผัสสารเคมีที่เป็นสาเหตุของโรคนี้ อาจช่วยลดความเสี่ยงต่อการเกิดโรคนี้
โรคนี้หากเป็นเล็กน้อย หรือถึงเป็นรุนแรงแต่ได้รับการดูแลรักษาอย่างจริงจัง มีทางรักษาให้หายได้ ดังนั้นหากสงสัย ควรปรึกษาแพทย์โดยเร็ว และควรให้กำลังใจแก่ผู้ป่วยให้มีความอดทนในการติดต่อรักษากับแพทย์อย่างจริงจังและต่อเนื่อง

