พบได้ในคนทุกวัย แต่จะพบได้บ่อยขึ้นตามอายุที่มากขึ้น พบบ่อยในผู้ที่ดื่มแอลกอฮอล์จัด ผู้ที่สูบบุหรี่ ผู้ที่มีภาวะอ้วน เป็นเบาหวาน และผู้ที่มีประวัติว่ามีคนในครอบครัวเป็นโรคนี้
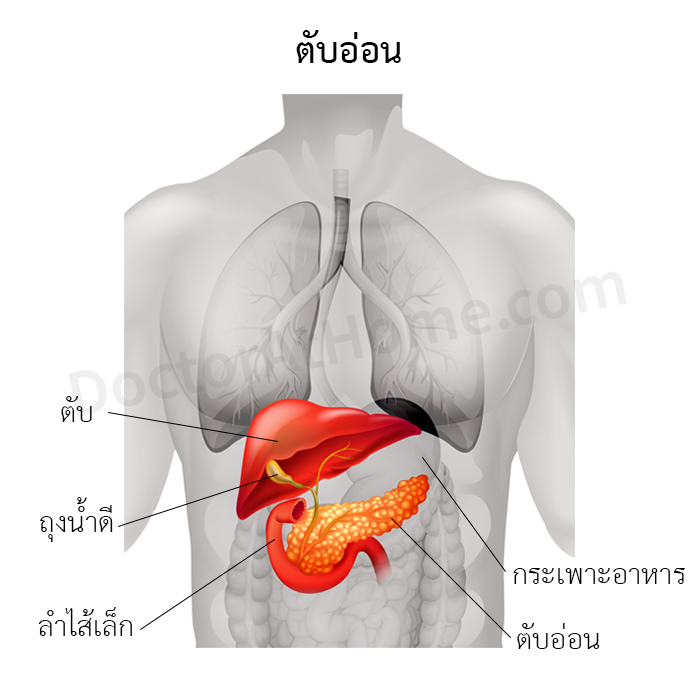
สาเหตุที่พบบ่อย ได้แก่ การเป็นนิ่วน้ำดี (ที่อุดกั้นทางเดินน้ำดี) การดื่มสุราจัด และภาวะไตรกลีเซอไรด์ในเลือดสูงแบบรุนแรง (มีระดับไตรกลีเซอไรด์ในเลือด มากกว่า 1,000 มก.ต่อ 100 มล.)
ส่วนน้อยอาจเกิดจากสาเหตุอื่น เช่น การติดเชื้อ (เช่น คางทูม อีสุกอีใส เริม ตับอักเสบจากไวรัสบี เอชไอวี โรคพยาธิไส้เดือน เป็นต้น) การได้รับบาดเจ็บที่ช่องท้อง การผ่าตัดช่องท้อง การส่องกล้องท่อน้ำดี (ERCP) การใช้ยาบางชนิด (เช่น สเตียรอยด์ เอสโทรเจน เตตราไซคลีน กลุ่มยาซัลฟา ยาขับปัสสาวะประเภทไทอาไซด์ ยาลดความดันโลหิต-กลุ่มยาต้านเอซ) การสูบบุหรี่ รังสีบำบัด มะเร็งตับอ่อน ซิสติกไฟโบรซิส (cystic fibrosis) เป็นต้น
นอกจากนี้ อาจเกิดร่วมกับภาวะแคลเซียมในเลือดสูงเนื่องจากต่อมพาราไทรอยด์ทำงานเกิน (hyperparathyroidism) หรืออาจเกิดจากปฏิกิริยาภูมิต้านตัวเอง เกิดตับอ่อนอักเสบ (autoimmune pancreatitis) ร่วมกับโรคอื่น ๆ เช่น โรคปวดข้อรูมาตอยด์ ภาวะขาดพาราไทรอยด์ (hypoparathyroidism) เป็นต้น
บางรายอาจไม่พบสาเหตุที่แน่ชัด
ผู้ป่วยมักมีไข้ (อาจมีไข้ตั้งแต่แรก หรือมีไข้ขึ้นตามมาหลังจากมีอาการปวดท้องสักพักใหญ่ก็ได้) รวมกับอาการหนาวสั่น ใจเต้นเร็ว คลื่นไส้ อาเจียน และอาจมีอาการท้องอืดแน่น เบื่ออาหาร ท้องเดิน ร่วมด้วย
ในรายที่เป็นรุนแรง อาจมีอาการอ่อนเพลียมาก หายใจเร็วกว่าปกติ เวลาลุกขึ้นยืนอาจมีอาการหน้ามืด เวียนศีรษะ และอาจมีภาวะช็อก (ใจหวิวใจสั่น กระสับกระส่าย เหงื่อออก ตัวเย็น)
บางรายอาจมีประวัติดื่มแอลกอฮอล์จัดหรือกินเลี้ยงมาก่อนสัก 12-24 ชั่วโมง
ที่พบบ่อย ได้แก่ การเกิด "ถุงน้ำไม่แท้ (pseudocyst)" ในช่องท้อง ซึ่งมักเกิดในช่วง 1 เดือนหลังเกิดอาการตับอ่อนอักเสบเฉียบพลัน ถ้าถุงน้ำมีขนาดเล็ก อาจไม่มีอาการผิดปกติ (มักตรวจพบจากการถ่ายภาพช่องท้องด้วยเอกซเรย์คอมพิวเตอร์) บางรายอาจมีอาการท้องอืดแน่น มีลมในท้อง หรือปวดหน่วง ๆ หนัก ๆ ในท้อง แต่ถ้ามีถุงน้ำขนาดใหญ่ อาจเกิดการแตกมีเลือดออกหรือมีการติดเชื้อแทรกซ้อน เป็นอันตรายได้ ถุงน้ำขนาดเล็กมักจะค่อย ๆ ยุบหายไปได้เอง ส่วนถุงน้ำขนาดใหญ่ในผู้ป่วยบางรายอาจไม่ยุบหายไป
บางรายอาจเกิดการติดเชื้อแบคทีเรียของตับอ่อน หรือหรือเกิดฝีตับอ่อน (pancreatic abscess) แทรกซ้อน ซึ่งอาจทำให้เกิดภาวะโลหิตเป็นพิษ มีอันตรายร้ายแรงได้
อาจพบภาวะแทรกซ้อนที่ร้ายแรงอื่น ๆ เช่น ปอดอักเสบ ภาวะปอดแฟบ ปอดบวมน้ำ (pulmonary edema) มีน้ำในโพรงเยื่อหุ้มปอด การหายใจล้มเหลวเฉียบพลัน ไตวาย หัวใจเต้นผิดจังหวะ กล้ามเนื้อหัวใจตาย เลือดออกในกระเพาะอาหาร ลำไส้อุดกั้น เยื่อบุช่องท้องอักเสบ (จากการติดเชื้อแบคทีเรีย) เป็นต้น
นอกจากนี้ยังอาจพบการเปลี่ยนแปลงของสารเคมีในเลือด เช่น ภาวะแคลเซียมในเลือดต่ำ ภาวะน้ำตาลในเลือดสูง ภาวะไตรกลีเซอไรด์ในเลือดสูง เป็นต้น
บางอาจกลายเป็นตับอ่อนอักเสบเรื้อรัง* ทำให้มีภาวะท้องเดินเรื้อรังเนื่องจากการดูดซึมผิดปกติ (เกิดภาวะขาดอาหาร น้ำหนักลด) อาจเป็นเบาหวาน เนื่องจากเซลล์ตับอ่อนถูกทำลาย ทำให้ผลิตอินซูลินได้น้อย และการอักเสบเรื้อรังอาจทำให้กลายเป็นมะเร็งตับอ่อนตามมาได้
ภาวะแทรกซ้อนรุนแรงมักพบในผู้ที่มีอายุมากกว่า 70 ปี มีภาวะอ้วนจัด ดื่มสุรา หรือสุบบุหรี่
*ตับอ่อนอักเสบเรื้อรัง (chronic pancreatitis) มีอาการปวดท้องเล็กน้อยตรงใต้ลิ้นปี่ หรือชายโครงด้านซ้าย และปวดร้าวไปที่บั้นเอวด้านซ้ายแบบเป็น ๆ หาย ๆ เรื้อรัง มักปวดหลังกินอาหาร น้ำหนักตัวลด (เนื่องจากการร่างกายไม่สามารถดูดซึมสารอาหารได้ตามปกติ) มีอาการท้องเดินเรื้อรัง อุจจาระมีไขมันลอยฟ่อง ออกเป็นสีเทาหรือสีซีด อาจมีกลิ่นเหม็นกว่าปกติ อาจมีอาการดีซ่านร่วมด้วย และอาจตรวจพบระดับน้ำตาลในเลือดสูง บางรายอาจไม่มีอาการผิดปกติจนกว่าจะเกิดภาวะแทรกซ้อน
มีไข้ หน้าท้องกดเจ็บ อาจมีอาการท้องอืด เมื่อใช้เครื่องฟังตรวจท้องจะพบเสียงโครกคราก (bowel sound) ของลำไส้ลดลง
อาจตรวจพบอาการดีซ่าน มีจ้ำเขียวขึ้นที่หน้าท้องหรือรอบ ๆ สะดือ (เรียกว่า "Cullen's sign") หรืออาการมือเท้าเกร็งจากภาวะแคลเซียมในเลือดต่ำ
ในรายที่เป็นรุนแรงอาจตรวจพบภาวะช็อก (ชีพจรเบาเร็ว ความดันโลหิตต่ำ)
แพทย์จะวินิจฉัยให้แน่ชัดโดยการเจาะเลือดตรวจหาระดับเอนไซม์ที่ตับอ่อนผลิต ได้แก่ อะมิเลส (amylase) และไลเพส (lipase) ซึ่งอาจพบสูงกว่าปกติมากในวันแรก ๆ
แพทย์จะทำการตรวจเลือด (ดูระดับน้ำตาล ไตรกลีเซอไรด์ แคลเซียม ครีอะตินิน เป็นต้น) ตรวจปัสสาวะ ตรวจหาเชื้อในรายที่สงสัยมีการติดเชื้อ เอกซเรย์ปอด และทำการถ่ายภาพช่องท้อง (เช่น การตรวจอัลตราซาวนด์ เอกซเรย์คอมพิวเตอร์ การถ่ายภาพด้วยคลื่นแม่เหล็กไฟฟ้าหรือ MRI) เพื่อตรวจหาความผิดปกติในช่องท้อง (เช่น นิ่วน้ำดี ลักษณะผิดปกติของตับอ่อนและท่อน้ำดี เป็นต้น)
ในระยะแรกให้ผู้ป่วยงดอาหารและดื่มน้ำจนกว่าอาการอักเสบจะทุเลา ให้น้ำเกลือทางหลอดเลือดดำให้เพียงพอ เพื่อป้องกันภาวะขาดน้ำและช็อก
ทำการรักษาเพื่อบรรเทาอาการและแก้ไขภาวะแทรกซ้อน เช่น ถ้าปวดท้องมาก ฉีดยาแก้ปวดชนิดออกฤทธิ์แรง, มีไข้สูงให้ยาลดไข้, ถ้ากินอาหารไม่ได้ ให้อาหารทางสายยาง หรือให้อาหารทางหลอดเลือดดำ, ให้ยาปฏิชีวนะในรายที่มีการติดเชื้อแบคทีเรีย, ให้เลือดในรายที่มีภาวะโลหิตจาง, ให้ออกซิเจนหรือใช้เครื่องช่วยหายใจในรายมีการหายใจผิดปกติ, ให้ยาลดน้ำตาลในรายที่มีน้ำตาลในเลือดสูง, ให้ยาลดไขมันในรายที่มีไตรกลีเซอไรด์ในเลือดสูง เป็นต้น
เมื่อรักษาจนปลอดภัยดีแล้ว แพทย์จะทำการแก้ไขสาเหตุและภาวะผิดปกติอื่น ๆ ต่อไป เช่น ถ้าพบว่ามีนิ่วในถุงน้ำดีจะทำการผ่าตัดเอานิ่วออก, ในรายที่ติดสุราเรื้อรัง ก็จำเป็นต้องบำบัดให้เลิกสุรา, ในรายที่มีถุงน้ำไม่แท้ แพทย์อาจทำการใส่ท่อระบาย เป็นต้น
ผลการรักษา ขึ้นกับความรุนแรง ในรายที่มีอาการไม่รุนแรง มักจะรักษาให้หายได้ภายใน 1 สัปดาห์ ในรายที่มีอาการรุนแรง มักมีภาวะแทรกซ้อนร้ายแรง และมีอัตราการเสียชีวิตสูง
หากสงสัย เช่น มีอาการไข้ร่วมกับปวดท้องรุนแรง หรือปวดท้องต่อเนื่องนานเกิน 6 ชั่วโมง ควรปรึกษาแพทย์โดยเร็ว
เมื่อตรวจพบว่าเป็นตับอ่อนอักเสบ ควรดูแลรักษาและปฏิบัติตามคำแนะนำของแพทย์ และติดตามการรักษากับแพทย์ตามนัด ที่สำคัญคือ การงดสุราและบุหรี่ การบริโภคอาหารที่มีไขมันต่ำ กินผัก ผลไม้ ธัญพืช และโปรตีน (ที่มีไขมันต่ำไขมัน เช่น ถั่วเหลือง เต้าหู้ ปลา ไข่ขาว) ให้มาก ๆ และการดื่มน้ำมาก ๆ
ควรกลับไปพบแพทย์ก่อนนัด ถ้ามีลักษณะข้อใดข้อหนึ่ง ดังต่อไปนี้
- มีไข้ หรือปวดท้องกำเริบขึ้นใหม่
- คลื่นไส้ อาเจียน หรือกินอาหารไม่ได้
- ในรายที่แพทย์ให้ยากลับไปกินที่บ้าน ถ้ากินยาให้แล้วสงสัยเกิดผลข้างเคียงจากยา (เช่น มีลมพิษ ผื่นคัน ตุ่มพุพอง ตาบวม ปากบวม คลื่นไส้ อาเจียน หรือมีอาการผิดปกติอื่น ๆ)
- มีความวิตกกังวล
2. งดสูบบุหรี่
3. ควบคุมน้ำหนักตัว โดยการออกกำลังกายและควบคุมอาหาร
4. บริโภคอาหารที่มีไขมันต่ำ กินผัก ผลไม้ ธัญพืช เต้าหู้ ปลาให้มาก ๆ
5. ถ้าเป็นนิ่วน้ำดี ควรผ่าตัดออก
2. ผู้ป่วยที่กลายเป็นตับอ่อนอักเสบเรื้อรัง บางรายอาจทำให้กลายเป็นเบาหวานได้ เนื่องจากตับอ่อนไม่สามารถสร้างอินซูลิน ดังนั้นผู้ป่วยโรคนี้ ควรติดต่อรักษากับแพทย์ตามนัดอย่าได้ขาด หากกลายเป็นเรื้อรัง หรือมีเบาหวานแทรกซ้อนจะได้รักษาเสียแต่เนิ่น ๆ

