หัดเยอรมัน (หัด 3 วัน เหือดก็เรียก) เป็นโรคที่พบได้บ่อยทั้งในเด็กและผู้ใหญ่ พบอัตราป่วยสูงสุดในช่วงอายุ 15-24 ปี มีอาการไข้และออกผื่นคล้ายหัด แต่มีความรุนแรงและโรคแทรกซ้อนน้อยกว่าหัด ส่วนในบ้านเรามีชื่อเรียกอีกชื่อหนึ่งว่า เหือด
โรคนี้ไม่ใช่โรคร้ายแรง ถ้าเป็นกับเด็กหรือผู้ใหญ่ทั่วไป มักหายได้เอง โดยไม่มีโรคแทรกซ้อนที่รุนแรง
ที่สำคัญคือ ถ้าเกิดในหญิงตั้งครรภ์ในระยะ 3 เดือนแรก เชื้ออาจแพร่กระจายเข้าทารกในครรภ์ ทำให้ทารกพิการ แท้ง หรือตายในครรภ์ได้
โรคนี้พบได้ประปรายตลอดทั้งปี อาจติดต่อกันในหมู่คนที่สัมผัสใกล้ชิดกับผู้ป่วยตามบ้าน โรงเรียน ที่ทำงาน พบระบาดได้น้อยกว่าหัดและอีสุกอีใส ในปัจจุบันพบได้น้อย เนื่องจากมีการฉีดวัคซีนป้องกันโรคนี้อย่างทั่วถึง
สาเหตุ
เกิดจากเชื้อหัดเยอรมัน ซึ่งเป็นไวรัสที่มีชื่อว่า รูเบลลา (Rubella) เชื้อจะอยู่ในน้ำมูก น้ำลายและเสมหะของผู้ป่วย ติดต่อโดยการหายใจสูดเอาฝอยละอองเสมหะที่ผู้ป่วยไอ จามรด หรือโดยการสัมผัสมือ สิ่งของเครื่องใช้ หรือสิ่งแวดล้อมที่แปดเปื้อนเชื้อ เช่นเดียวกับไข้หวัด
ระยะฟักตัว 14-21 วัน
อาการ
ที่สำคัญ คือ ผื่นขึ้นทั่วตัวคล้ายหัด ในเด็กเล็กมักมีผื่นขึ้นโดยไม่มีอาการไม่สบายอย่างอื่นที่เด่นชัดมาก่อน บางรายอาจมีน้ำมูกหรือถ่ายเหลวเล็กน้อยก่อนผื่นขึ้น
ในเด็กโตและผู้ใหญ่ แรกเริ่มอาจมีอาการไม่สบายเพียงเล็กน้อย (เช่น ไข้ต่ำ ๆ ปวดศีรษะ ปวดตา เจ็บคอ เบื่ออาหาร คลื่นไส้) หรืออาจมีอาการแบบไข้หวัด (มีไข้ น้ำมูก ไอ ปวดเมื่อย) ซึ่งอาการจะเป็นอยู่ 1-5 วันก่อนผื่นขึ้นและทุเลาเมื่อมีผื่นขึ้นแล้ว
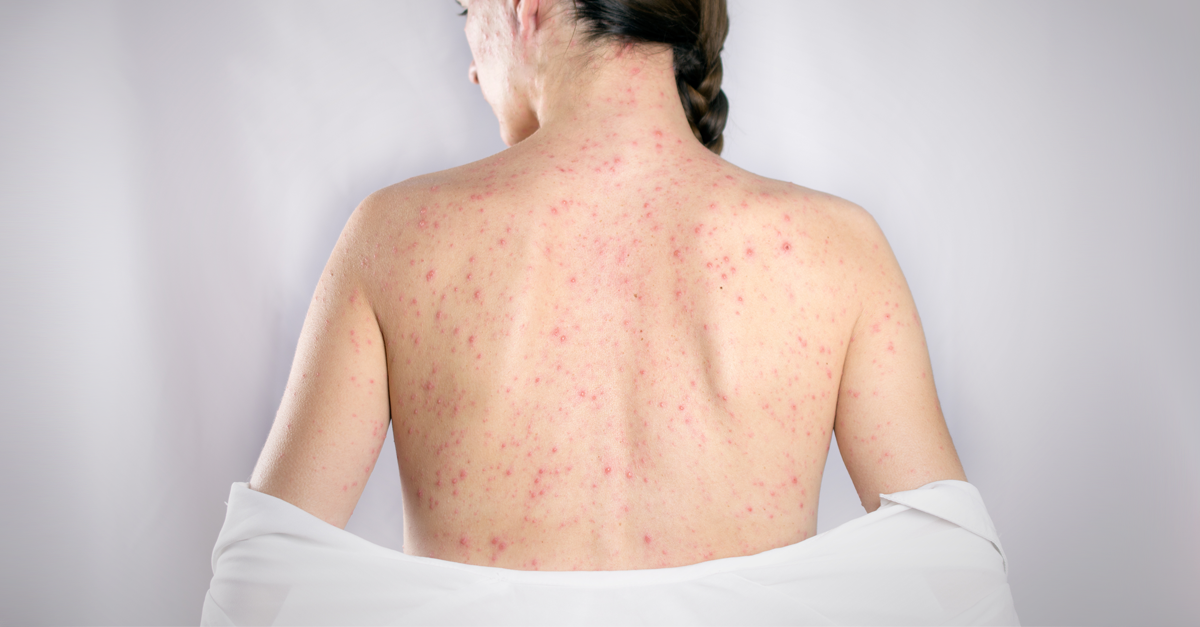
ผื่นมีลักษณะเป็นผื่นราบสีชมพู ขนาดเล็ก ๆ มักไม่แผ่รวมเป็นแผ่นแบบหัด โดยเริ่มขึ้นที่หน้า (ชายผม รอบปาก ใบหู) แล้วกระจายลงมาตามคอ แขน ลำตัว และขา อย่างรวดเร็วภายใน 1-3 วัน ผื่นที่ขึ้นในแต่ละแห่งมักจะจางหายภายใน 24 ชั่วโมง โดยเรียงลำดับจากหน้าลงมาที่ขา เมื่อผื่นที่หน้าเริ่มจางหาย ผื่นที่ลำตัวบางครั้งอาจแผ่รวมกันเป็นแผ่นใหญ่ขึ้น ผื่นจะจางหายไปทั้งหมดภายในเวลาประมาณ 3 วัน (ฝรั่งจึงเรียกว่า หัด 3 วัน หรือ three-day measles) โดยไม่ทิ้งรอยผื่นสีคล้ำหรือหนังลอกแบบหัด ยกเว้นในรายที่เป็นผื่นมากอาจลอกแบบขุยละเอียด โดยทั่วไปมักไม่มีอาการคัน นอกจากในผู้ใหญ่บางรายอาจมีอาการคันเล็กน้อยได้
บางรายอาจเป็นหัดเยอรมันโดยไม่มีผื่นขึ้นก็ได้ แต่สามารถแพร่เชื้อให้คนอื่นได้
ภาวะแทรกซ้อน
1. ที่สำคัญคือ ภาวะแทรกซ้อนที่เกิดจากเชื้อหัดเยอรมันแพร่จากแม่ไปสู่ลูกในครรภ์ โดยเฉพาะอย่างยิ่งในระยะไตรมาสแรก อาจทำให้เกิดการแท้งหรือการตายคลอด (stillbirth หรือการคลอดทารกที่ตายในครรภ์) ส่วนทารกที่รอดชีวิต จะเกิดความผิดปกติหรือความพิการแต่กำเนิด ซึ่งเรียกว่า โรคหัดเยอรมันแต่กำเนิด (congenital rubella) ซึ่งมักจะมีความผิดปกติหลายอย่างร่วมกัน ที่พบบ่อยได้แก่ ทารกเจริญเติบโตช้า (น้ำหนักแรกเกิดน้อย) ต้อกระจก (พบได้ 1 ใน 3 ของทารกที่เป็นหัดเยอรมันแต่กำเนิด อาจเป็นข้างเดียวหรือ 2 ข้าง) จอประสาทตาพิการ (retinopathy) นัยน์ตาเล็ก (microphthalmia) หูหนวก (มักเป็น 2 ข้าง) หัวใจพิการ (ได้แก่ patent ductus arteriosus) ปัญญาอ่อน ภาวะเกล็ดเลือดต่ำ ตับโต ม้ามโต นอกจากนี้ ยังมีความผิดปกติที่อาจพบได้แต่ไม่บ่อย เช่น ต้อหิน ศีรษะเล็กผิดปกติ ผนังหัวใจรั่ว (ได้แก่ ASD, VSD) ซีด ดีซ่าน ตับอักเสบ สมองอักเสบ กล้ามเนื้อหัวใจอักเสบ เป็นต้น ซึ่งบางอย่างอาจทำให้ทารกเสียชีวิตหลังคลอดได้
โอกาสเสี่ยงต่อการเกิดความผิดปกติของทารกในครรภ์ขึ้นกับอายุครรภ์ขณะติดเชื้อหัดเยอรมัน มีรายงานว่า ถ้าแม่เป็นหัดเยอรมันขณะตั้งครรภ์ 2 เดือนแรก พบทารกผิดปกติถึงร้อยละ 60-85 ถ้าแม่เป็นหัดเยอรมันขณะตั้งครรภ์เดือนที่ 3 พบทารกผิดปกติประมาณ 1 ใน 3
2. ภาวะแทรกซ้อนที่อาจพบได้ในคนทั่วไปที่เป็นหัดเยอรมัน มีดังนี้
- ข้ออักเสบ 1 ข้อ หรือหลายข้อ มักพบในเด็กโตและผู้ใหญ่ และพบในผู้หญิงมากกว่าผู้ชาย ซึ่งมักจะหายได้เอง
- สมองอักเสบ พบได้ประมาณ 1 ใน 6,000 พบในผู้ใหญ่มากกว่าเด็ก มักเกิดหลังผื่นขึ้น 2-4 วัน (บางรายอาจเกิดพร้อมผื่นขึ้น) มีอัตราตายถึงร้อยละ 20-50
- อื่น ๆ เช่น ภาวะเกล็ดเลือดต่ำ (อาจทำให้มีภาวะเลือดออก) ประสาทตาอักเสบ ไขสันหลังอักเสบ เยื่อบุหัวใจหรือกล้ามเนื้อหัวใจอักเสบ เป็นต้น
การวินิจฉัย
แพทย์จะวินิจฉัยจากอาการ ประวัติการเจ็บป่วย และการตรวจร่างกายเป็นหลัก
มักตรวจพบผื่นราบสีชมพู ขนาดเล็ก กระจายอยู่ตามหน้า คอ ลำตัว แขนขา
อาจมีไข้ 37.5-38.5 องศาเซลเซียส (บางครั้งอาจไม่มีไข้) หรือตาแดงเล็กน้อย
ในระยะก่อนผื่นขึ้นหรือวันแรกที่ผื่นขึ้น อาจตรวจพบจุดแดงขนาดเท่าปลายเข็มที่เพดานอ่อน มักเป็นอยู่เพียง 24 ชั่วโมง
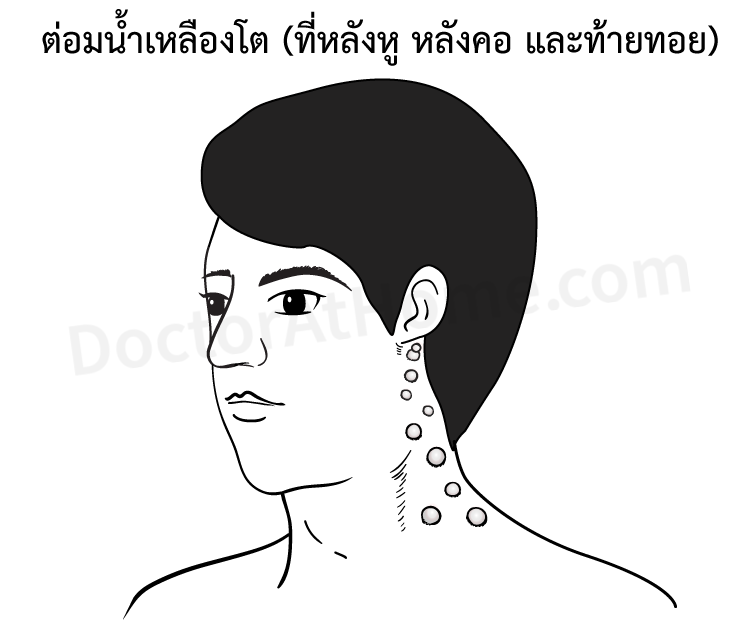
ที่สำคัญซึ่งบ่งชี้ถึงลักษณะเฉพาะของโรคนี้ คือ มีต่อมน้ำเหลืองโต (คลำได้เป็นเม็ดตะปุ่มตะป่ำ) ตรงหลังหู หลังคอ ท้ายทอยและข้างคอทั้ง 2 ข้าง ซึ่งอาจโตอยู่นานหลายสัปดาห์
ในรายที่จำเป็นต้องวินิจฉัยโรคนี้ให้แน่ชัด แพทย์จะตรวจเลือด (ทำการทดสอบทางน้ำเหลือง) เพื่อตรวจหาระดับสารภูมิต้านทานต่อเชื้อหัดเยอรมัน
สำหรับทารกที่สงสัยจะเป็นหัดเยอรมันแต่กำเนิด โดยมีประวัติคลอดจากมารดาซึ่งติดเชื้อหัดเยอรมัน แพทย์จะทำการตรวจหาสารภูมิต้านทานต่อเชื้อหัดเยอรมันจากเลือดของทารก และตรวจหาเชื้อไวรัสจากสารคัดหลั่งในโพรงจมูก ปัสสาวะ หรือน้ำไขสันหลังของทารก
การรักษาโดยแพทย์
แพทย์จะให้การดูแลรักษา ดังนี้
1. สำหรับหัดเยอรมันที่พบในเด็กและผู้ใหญ่ทั่วไป (ที่ไม่ได้ตั้งครรภ์) ให้การรักษาตามอาการ เช่น ยาลดไข้ - พาราเซตามอล ถ้าข้ออักเสบให้ยาต้านอักเสบที่ไม่ใช่สเตียรอยด์ ถ้าคันทายาแก้ผดผื่นคัน โดยทั่วไปมักจะหายภายใน 3-5 วัน หรือประมาณ 1 สัปดาห์
2. ถ้าสงสัยมีภาวะแทรกซ้อนรุนแรง เช่น สมองอักเสบ ไขสันหลังอักเสบ กล้ามเนื้อหัวใจอักเสบ ภาวะตกเลือด เป็นต้น แพทย์จะรับตัวไว้รักษาในโรงพยาบาล ทำการตรวจพิเศษเพิ่มเติม และให้การรักษาตามสาเหตุที่ตรวจพบ
3. ถ้าพบหญิงตั้งครรภ์ที่มีอาการไข้และมีผื่นขึ้น หรือสงสัยเป็นหัดเยอรมัน หรืออยู่ใกล้ชิดกับคนที่เป็นโรคหัดเยอรมัน แพทย์จะทำการทดสอบทางน้ำเหลือง เพื่อตรวจหาระดับสารภูมิต้านทานต่อเชื้อหัดเยอรมัน
ถ้าพบว่าเป็นหัดเยอรมัน สำหรับหญิงที่ตั้งครรภ์ ในระยะ 3 เดือนแรก แพทย์จะแนะนำให้ยุติการตั้งครรภ์ ส่วนครรภ์ในระยะเดือนที่ 7-9 ทารกมักจะปลอดภัย ส่วนครรภ์ในระยะเดือนที่ 4-6 ทารกอาจมีโอกาสพิการได้แต่น้อยกว่าระยะ 3 เดือนแรก แพทย์จะตัดสินใจเป็นราย ๆ ว่าจำเป็นต้องยุติการตั้งครรภ์หรือไม่
ในรายที่ไม่ต้องการยุติการตั้งครรภ์ แพทย์อาจพิจารณาฉีดอิมมูนโกลบูลินแก่ผู้ป่วย วิธีนี้แม้ว่าจะไม่สามารถป้องกันการติดเชื้อของทารกในครรภ์ แต่ก็ช่วยลดความรุนแรงของโรคที่เกิดกับทารกได้
ผลการรักษา ส่วนใหญ่ให้การรักษาตามอาการ มักจะหายได้ภายใน 1 สัปดาห์ ส่วนน้อยมากที่อาจมีภาวะแทรกซ้อนตามมา
การดูแลตนเอง
หากสงสัย เช่น มีไข้ ร่วมกับมีผื่นขึ้นตามตัว ควรปรึกษาแพทย์ (ถ้าเป็นสตรีที่กำลังตั้งครรภ์หรือสงสัยตั้งครรภ์ ควรแจ้งให้แพทย์ทราบ)
เมื่อตรวจพบว่าเป็นหัดเยอรมัน ควรดูแลรักษา และปฏิบัติตามคำแนะนำของแพทย์ ดังนี้
- พักผ่อนมาก ๆ ใช้ผ้าชุบน้ำเช็ดตัวเวลามีไข้สูง ดื่มน้ำมาก ๆ
- กินอาหารตามปกติหรืออาหารอ่อน (เช่น ข้าวต้ม โจ๊ก)
- กินยาตามที่แพทย์แนะนำ
- ติดตามการรักษาตามที่แพทย์นัด
ควรกลับไปพบแพทย์ ถ้ามีลักษณะข้อใดข้อหนึ่ง ดังต่อไปนี้
- มีไข้เกิน 4 วัน มีไข้สูงตลอดเวลา หรือมีอาการหนาวสั่นร่วมด้วย
- มีอาการชัก ซึมไม่ค่อยรู้สึกตัว แขนขาอ่อนแรง เจ็บหน้าอก หายใจหอบเหนื่อย ตาเหลืองตัวเหลือง หรือปวดข้อ
- มีจุดแดงจ้ำเขียวตามผิวหนัง มีเลือดออก หรือสงสัยเป็นไข้เลือดออก
- หลังกินยา มีลมพิษ ผื่นคัน ตุ่มพุพอง ตาบวม ปากบวม คลื่นไส้ อาเจียน ท้องเดิน หรือมีอาการผิดปกติอื่น ๆ
- มีความวิตกกังวล
การป้องกัน
1. โรคนี้สามารถป้องกันได้โดยการฉีดวัคซีน แนะนำให้ฉีดวัคซีนรวมหัด-คางทูม-หัดเยอรมัน (MMR) แก่เด็กทุกคน โดยฉีดเข็มแรกเมื่ออายุ 9-12 เดือน และฉีดซ้ำอีกครั้งเมื่ออายุ 4-6 ปี
กลุ่มเด็กหญิงวัยรุ่น และกลุ่มหญิงวัยเจริญพันธุ์ ถ้ายังไม่เคยฉีดวัคซีนมาก่อน ควรฉีดวัคซีนป้องกันหัดเยอรมันเดี่ยว ๆ หรือวัคซีนรวม (MMR) ให้ 1 เข็ม
ถ้าเป็นหญิงวัยเจริญพันธุ์ที่แต่งงานแล้ว แนะนำให้ฉีดวัคซีนในระยะที่มีประจำเดือน และคุมกำเนิดอย่างน้อย 3 เดือน แต่ถ้าหากบังเอิญเกิดตั้งครรภ์ภายใน 3 เดือนหลังฉีดวัคซีนป้องกันหัดเยอรมัน ก็ไม่จำเป็นต้องยุติการตั้งครรภ์ เพราะยังไม่มีการรายงานว่าทารกได้รับอันตรายจากการฉีดวัคซีนชนิดนี้แก่มารดา
2. ในช่วงที่มีการระบาดหรือมีคนใกล้ชิดป่วยเป็นโรคนี้ แนะนำให้ปฏิบัติเช่นเดียวกับไข้หวัด
ข้อแนะนำ
1. ควรแยกผู้ป่วย อย่าให้คลุกคลีกับคนอื่นจนกว่าจะพ้นระยะติดต่อ (ระยะติดต่อตั้งแต่ 5 วันก่อนผื่นขึ้นจนกระทั่ง 6 วัน หลังจากผื่นเริ่มขึ้น)
2. โรคนี้ไม่ใช่โรคร้ายแรงที่เกิดกับคนทั่วไป ความรุนแรงมีน้อยกว่าหัด แต่ที่สร้างปัญหา คือ ส่วนที่เกิดกับหญิงตั้งครรภ์อ่อน ๆ (ภายในระยะ 3 เดือน) ที่อาจทำให้ทารกในครรภ์เกิดมาพิการ
3. หญิงวัยเจริญพันธุ์ที่แต่งงานแล้วหรือกำลังตั้งครรภ์ หากมีประวัติใกล้ชิดกับผู้ที่เป็นหัดเยอรมัน ควรรีบไปปรึกษาแพทย์ เพื่อตรวจดูว่ามีการติดเชื้อหัดเยอรมันหรือไม่ และจัดการป้องกันหรือแก้ไขให้ได้รับความปลอดภัย
4. หญิงที่เป็นหัดเยอรมัน หากเป็นวัยเจริญพันธุ์ที่แต่งงานแล้ว ให้คุมกำเนิดไว้ 3 เดือน เพื่อความแน่ใจว่าทารกจะปลอดภัย
5. ในระยะที่มีการระบาดของโรค สำหรับหญิงวัยเจริญพันธุ์ที่แต่งงานแล้ว ซึ่งยังไม่เคยฉีดวัคซีนหรือไม่เคยเป็นโรคนี้มาก่อน ควรคุมกำเนิดไว้ก่อนจนพ้นระยะระบาด ระหว่างนี้ควรฉีดวัคซีนป้องกันและคุมกำเนิดต่อไปอีกอย่างน้อย 3 เดือน
6. ถ้าอยู่ในพื้นที่ที่มีการระบาดของโรคโควิด-19 หรือมีประวัติสัมผัสผู้ป่วยโรคนี้ หากมีอาการที่สงสัยว่าจะเป็นโรคนี้ (เช่น ไข้ เจ็บคอ เสียงแหบ น้ำมูกไหล ไอ ท้องเดิน หายใจเหนื่อยหอบ) หรือทำการตรวจหาเชื้อด้วยชุดตรวจแอนติเจน (ATK) ด้วยตนเองให้ผลเป็นบวก ควรปรึกษาแพทย์โดยเร็ว

